Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
původní práce / original article
MANAŽMENT AKÚTNYCH INTOXIKÁCIÍ ALKOHOLOM
MANAGEMENT OF ACUTE ALCOHOL INTOXICATION
Peter Janík
Psychiatrická klinika UNB a LF UK, Bratislava, Slovenská republika
SÚHRN
Janík P. Manažment akútnych intoxikácií alkoholom
Cieľ: Cieľom uvedenej práce bolo podať literárny prehľad a vlastný výskum zvolenej problematiky, keďže počet ošetrených ľudí v súvislosti s intoxikáciou alkoholom a jej komplikáciami tvorí velkú časť ambulantných vyšetrení a hospitalizácií na psychiatrii a v iných vedných odboroch a neúnosne zaťažuje zdravotníctvo.
Materiál a metodika: Súbor tvorili všetci pacienti vyšetrení pre psychické poruchy súvisiace s intoxikáciou alkoholom na psychiatrickej ambulancii počas 6 mesiacov. Zaznamenávaný bol počet pacientov, okolnosti, ktoré k vyšetreniu viedli, a ďalšie vyústenie. Údaje boli zisťované retrospektívne z medicínskeho informačného systému MEDEA a záznamovej knihy.
Výsledky a diskusia: Počas 6 mesiacov bolo vyšetrených 254 pacientov s primárnou diagnózou intoxikácie alkoholom. Vyšetrenia pacientov s akútnou intoxikáciou alkoholom tvorili až 25,8% podiel z vyšetrení v ústavných pohotovostných službách. V sledovanom súbore výrazne prevažovali muži, ktorí tvorili 74 % všetkých intoxikovaných pacientov. Diagnóza závislosti od alkoholu sa vyskytovala u 65 % mužov a 60 % žien. Zložky záchranného systému boli prítomné pri riešení viac ako 85 % pacientov. Prítomnosť zložiek policajného zboru bola nevyhnutná u 21,7 % prípadov. Viac ako 40 % pacientov malo realizované aj iné ako psychiatrické vyšetrenie. Takmer 38 % pacientov bolo observovaných do vytriezvenia na psychiatrickej klinike a hospitalizovaných len 18 %. Dôvody observácie a hospitalizácie boli rovnaké, líšilo sa len ich percentuálne zastúpenie.
Záver: Ľudia intoxikovaní alkoholom sú celospoločenským problémom. Práca s nimi obnáša početné problémy vrátane nespolupráce, čím sa výrazne sťažuje práca zdravotníckych pracovníkov. Netreba zabúdať ani na vysoký podiel agresivity a často nedostatočnú technickú a personálnu vybavenosť zdravotníckych zariadení, ale aj na právnu ochranu lekárov a zdravotníckeho personálu. Výraznou pomocou v pri riešení tejto problematiky by bolo znovuzriadenie protialkoholických záchytných staníc, ktorých hlavnou náplňou by mala byť represívna činnosť. Na ich efektívne fungovanie je nevyhnutná medzirezortná spolupráca a jasne definovaná možnosť vymáhania pohľadávok od zachytených osôb.
Klíčová slova: intoxikácia alkoholom, protialkoholická záchytná stanica, manažment
SUMMARY
Janík P. Management of acute alcohol intoxication
Aim: The aim of a study was to present a literature review and own study of chosen problem as the number of patients with alcohol intoxication and its complications form great part of psychiatric and other medical disciplines ambulatory investigations and hospitalizations and it produce intolerable burden for health care system.
Material and methods: All patients investigated at psychiatric ambulance due to mental and behavioral problems of alcohol intoxication during 6 months were included in the study. The data were conducted about number of patients, circumstances which lead to investigation and further steps. The data were conducted retrospectively from health information system MEDEA and from book of daily psychiatric investigations.
Findings and discussion: 254 patients with primary diagnosis of alcohol intoxication were investigated during 6 months period. Investigations of patients with alcohol intoxication created 25.8 % of all investigations in hospital emergency service. Men dominated with 74 % of all intoxicated patients. Diagnosis of alcohol dependence was present in 65 % of men and 60 % of women. Rescue system was present in more than 85 % cases. Police assisted in 21.7 % cases. More than 40 % of patients had also other than psychiatric investigation. Observation until sobriety was needed in nearly 38 % patients and hospitalization only in 18 % patients. Reasons for observation and hospitalization did not differ (suicidal statements, aggression, severe alcohol intoxication, and detoxification). Only percentage presence was different.
Conclusion: People with alcohol intoxication are all-society problem. Working with them consists of several problems including uncooperativeness which leads to hardening of work of health care system workers. We cannot forget about high level of aggression and insufficient technical and personal equipment of health care institutions and lack of legal protection of medical doctors and personnel. Reestablishment of sobering up stations which main work should be repressive action would be a great help in solving of this issue. Multiple government department cooperation and clearly defined possibility of debt recovery from overnight stayed persons are necessary conditions for their effective functioning.
Key words: alcohol intoxication, sobering up station, management
ÚVOD
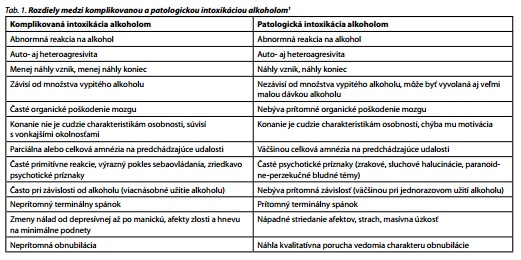
Alkohol je najčastejšie užívaná a zneužívaná návyková látka v histórii ľudstva. Rozšírený je takmer po celom svete, preto nie je prekvapivé, že sa s jeho následkami denne stretávame, a to najčastejšie v ústavných pohotovostných službách z dôvodov somatických alebo psychiatrických komplikácií. Zo somatických komplikácií sa jedná najmä o traumy hlavy alebo iných častí tela, fraktúry, ktorých riešenie zaťažuje hlavne chirurgické a neurologické pracoviská. Z psychiatrických komplikácií bývajú najčastejšie rôzne poruchy správania, agresivita, či suicidálne vyhrážky. Stavy, ktoré patria do kompetencie psychiatra, sú prípady komplikovanej (chýba kódové označenie v MKCH-10, resp. sa zaraduje medzi "Iné psychické poruchy a poruchy správania") a patologickej intoxikácie alkoholom (v MKCH-10 pod kódovým označením F10.07), ktoré sú odlišné od jednoduchej intoxikácie. Rozdiely sú prehľadne uvedené v tab. 1.
Nezriedka sú intoxikovaní pacienti odosielaní z iných pracovísk len z dôvodu simplexnej nekomplikovanej intoxikácie alkoholom, ktorá samotná nie je indikáciou na psychiatrické vyšetrenie. Psychiatria sa tak stáva ich "odkladiskom". Problémom sú aj ťažké intoxikácie alkoholom s rizikom ďalších komplikácií vyžadujúcich si skôr telesnú starostlivosť. Intoxikovaní pacienti svojim nezodpovedným konaním nielen odoberajú nemalé finančné prostriedky zo štátneho rozpočtu, ale zároveň neúmerne zaťažujú lekárov ako aj stredný zdravotný personál svojimi poruchami správania, agresivitou a zároveň sťažujú nevyhnutné diagnostické a terapeutické procedúry. Protialkoholické záchytné stanice (PZS) by síce nevyriešili celý problém práce, ale zásadným spôsobom by mohli znížiť zaťaženie zdravotného systému ako aj pomôcť vyvodiť aspoň parciálnu osobnú zodpovednosť. Posledná PZS bola na Slovensku zrušená pred viac ako 10 rokmi. Odvtedy bol tento problém ponechaný na rezort zdravotníctva a postihovanie osobnej alebo finančnej zodpovednosti zostalo len v rovine teoretickej, pretože napriek existujúcim možnostiam (hlásenie zdravotným poisťovniam, vymáhanie zaplatenia ambulantného vyšetrenia/hospitalizácie) nebýva tento proces väčšinou iniciovaný alebo naplnený. Viedli sa početné diskusie a boli podané viaceré návrhy na novely zákonov. Všetky pokusy však do dnešného dňa zlyhali. Nádejou zostáva, že súčasné ministerstvo zdravotníctva (MZ) plánuje opätovne začať diskusiu o ich znovuzriadení. Základom budúceho úspechu je však adekvátna príprava v zmysle rozdelenia kompetencií a možností adekvátneho finančného, technického a personálneho zabezpečenia.
Zdravotné poisťovne majú podľa zákona č. 577/2004 Z. z. o rozsahu zdravotnej starostlivosti uhrádzanej na základe verejného zdravotného poistenia a o úhradách za služby súvisiace s poskytovaním zdravotnej starostlivosti a zákona č. 363/2011 Z. z. o rozsahu a podmienkach úhrady liekov v znení neskorších predpisov § 88 Osobitné prípady úhrad právo uplatniť si voči poistencovi nárok na úhradu za poskytnutú zdravotnú starostlivosť, služby súvisiace s poskytovaním zdravotnej starostlivosti, lieky, zdravotnícke pomôcky a dietetické potraviny, ak sa mu poskytli preukázateľne v dôsledku porušenia liečebného režimu alebo v dôsledku užitia alkoholu alebo inej návykovej látky.2,3
Za týmto účelom podľa metodického usmernenia Úradu pre dohľad nad zdravotnou starostlivosťou (UDZS) č. 20 z roku 2005: Oznámenie zdravotnej poisťovni o poskytnutí zdravotnej starostlivosti v dôsledku porušenia liečebného režimu, užitia návykovej látky, úrazu, choroby z povolania alebo iného poškodenia zdravia a v zmysle § 79 ods. 1 písm. e) zákona č. 578/2004 Z. z. o poskytovateľoch zdravotnej starostlivosti, zdravotníckych pracovníkoch, stavovských organizáciách a doplnení niektorých predpisov je poskytovateľ, ktorý je držiteľom povolenia alebo licencie na výkon samostatnej zdravotníckej praxe povinný oznamovať príslušnej zdravotnej poisťovni k poslednému dňu v mesiaci každé poskytnutie zdravotnej starostlivosti v dôsledku porušenia liečebného režimu (životosprávy určenej ošetrujúcim lekárom na podporu liečby) alebo užitia návykovej látky.4
Zdravotná poisťovňa v týchto prípadoch príslušnému poskytovateľovi zdravotnej starostlivosti náklady za liečbu poistenca uhradí, avšak má právo uplatniť si tzv. regresný nárok voči poistencovi alebo tretej osobe.
Súčasne podľa zákona č. 580/2004 Z. z. o zdravotnom poistení § 9 odsek 2 ukladá poistencovi povinnosť uhradiť zdravotnej poisťovni zdravotnú starostlivosť a služby súvisiace s poskytovaním zdravotnej starostlivosti, ak sa mu poskytla preukázateľne v dôsledku porušenia liečebného režimu alebo užitia návykovej látky.5
Finančné prostriedky získané regresným konaním by sa mali vrátiť do systému zdravotného poistenia. Otázkou ale zostáva, ako často k tomu naozaj prichádza. Jednou z možností je nedostatočné hlásenie zdravotníckych zariadení poisťovniam, druhou nedostatočné riešenie hlásených prípadov zo strany poisťovne. V každom prípade je možné týmto spôsobom vrátiť do systému zdravotného poistenia nemalé finančné prostriedky.
Spoločenské náklady užívania alkoholu v Českej republike analyzuje práca Zábranský et al. 2011. Podľa tejto práce v roku 2007 tvorili 16,4 miliardy korún českých (viac ako 600 miliónov eur). Najväčší podiel z týchto nákladov mali nepriame náklady spojené z ušlou produktivitou, a to hlavne v oblasti zdravotných nákladov, respektíve nákladov spojených s morbiditou a mortalitou osôb v dôsledku užívania návykových látok a ich priraditeľných ochorení. Náklady na znižovanie dopytu na alkohol tvorili 25,9 % všetkých priamych nákladov na liečbu. Spoločenské náklady užívania alkoholu sú v pomere k nelegálnym drogám relatívne vyššie, ako ukazuje kontext medzinárodných štúdií, a poukazujú tak na vzorce rizikového pitia v populácii, ktorý v sebe nesie väčšinu spoločenských škôd priraditeľných alkoholu.6
Spomínaná agresivita pacientov intoxikovaných alkoholom vedie často k verbálnym ako aj fyzickým útokom na personál záchranných zložiek a zdravotníckych zariadení. Napriek zriadeniu právnej ochrany pacientov cestou MZ alebo ÚDZS je právna ochrana lekárov a iných zdravotníckych pracovníkov nedostatočná.
Tento problém čiastočne rieši zákon č. 316/2016 Z. z. z 25. 10. 2016 o uznávaní a výkone majetkového rozhodnutia vydaného v trestnom konaní v Európskej únii a o zmene a doplnení niektorých zákonov, ktorý novelizuje zákon č. 300/2005 Z. z. § 139 (doplnená o bod j)) o chránených osobách, podľa ktorého je chránenou osobou aj zdravotnícky pracovník pri výkone zdravotníckeho povolania smerujúceho k záchrane života alebo ochrane zdravia.7
Chráneným osobám je poskytnutá zvýšená trestno-právna ochrana v prípade trestných činov na nich spáchaných vrátane verbálneho alebo fyzického útoku.
V práci autor analyzuje možnosti riešenia problematiky intoxikovaných pacientov a poskytuje vlastný výskum okolností vyšetrení intoxikovaných pacientov a ďalšieho postupu.
Protialkoholické záchytné stanice na Slovensku
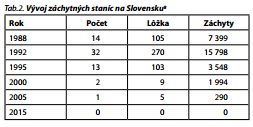
Na Slovensku došlo od roku 1988 do roku 1992 k vzostupu PZS až na 32. Za ďalšie 3 roky prišlo k ich redukcii takmer na tretinu. V roku 2000 už boli na Slovensku len 2 PZS a v roku 2005 bola zrušená aj posledná (tab. 2).
Boli zriadené a dlhodobo fungovali vo viacerých väčších aj menších mestách na Slovensku. Poskytovali nočnú alebo nepretržitú prevádzku. V Bratislave prestala fungovať PZS po pobyte agresívneho pacienta intoxikovaného alkoholom, ktorý zdemoloval jej zariadenie. Problémom prevádzky bolo hlavne financovanie, pretože PZS síce zriaďovalo MZ, ale finančné náklady znášala obec. Ľudia často nezaplatili svoje pohľadávky, čím vznikal dlh u zriaďovateľa. Okrem toho okolité obce sa často odmietali finančne spolupodieľať na činnosti PZS, aj keď ju "využívali" aj ich občania. Problematike PZS a ľudí intoxikovaných alkoholom sa na Slovensku v minulosti venovalo viacero prác. V súčasnosti sa im skôr venuje len niekolko prác v Českej republike. Názory na odôvodnenosť PZS ako súčasť rezortu zdravotníctva ako aj nutnosti asistencie psychiatra pri riešení intoxikovaných pacientov sú rôzne.
Bolo urobených niekolko pokusov o vyriešenie tejto problematky s návrhmi na zriaďovanie, financovanie, finančné postihy a zastrešujúce ministerstvo. Opakovane boli aj súčasťou národného akčného plánu. Všetky však do dnešného dňa zlyhali, väčšinou na finančnej alebo kompetenčnej otázke.9
V slovenskej legislatíve pojednáva o PZS do dnešnej doby platný zákon o ochrane pred zneužívaním alkoholických nápojov a o zriaďovaní a prevádzke protialkoholických záchytných izieb - Zákon č. 219/1996 Z. z., ktorý definuje, že PZS zriaďuje a spádové územie určuje MZ po dohode s obcou, pre ktorej územie je určené. Prevádzku zabezpečuje riaditeľ toho zdravotníckeho zariadenia, pri ktorom je záchytná izba zriadená. Ak zamestnanci v záchytnej izbe nemôžu zvládnuť agresívne správanie osoby umiestnenej v záchytnej izbe, vyžiadajú si súčinnosť polície, ktorá je takúto súčinnosť povinná poskytnúť. Osoby, ktoré prejavujú príznaky požitia alkoholických nápojov a v dôsledku toho vzbudzujú verejné pohoršenie alebo ohrozujú seba, svoju rodinu alebo iné osoby, verejný poriadok alebo majetok, sú povinné na výzvu policajného orgánu podrobiť sa umiestneniu v záchytnej izbe, a to na čas, kým nepominie alkoholické opojenie. Pred umiestnením osoby v záchytnej izbe posúdi lekár jej zdravotný stav a rozhodne o vhodnosti umiestnenia osoby v záchytnej izbe. Osoba s príznakmi otravy alkoholom, pod vplyvom iných návykových látok, so zranením alebo inou poruchou zdravia, ktorá si vyžaduje odborné lekárske ošetrenie, sa umiestňuje na základe odporúčania lekára na príslušné oddelenie nemocnice. Osoba mladšia ako 15 rokov nesmie byť umiestnená v záchytnej izbe, ale na príslušnom oddelení nemocnice. Dopravu je povinný zabezpečiť policajný orgán. Osoba, ktorá bola dopravená a umiestnená v záchytnej izbe, je povinná uhradiť náklady do 30 dní od doručenia výzvy na ich zaplatenie.10
V súčasnosti je využitie tohto zákona vzhľadom na zrušené PZS nemožné. Jednalo sa o možnosť umiestnenia osoby intoxikovanej alkoholom do PZS za jasne stanovených podmienok (okolnosti prijatia, asistencia polície) ako aj priameho vymáhania platby a možnosťou trestno-právneho postihu.
Protialkoholické záchytné stanice v Českej republike
Pre porovnanie v Českej republike (ČR) pojednáva o PZS zákon č. 379/2005 Sb., o opatřeních k ochraně před škodami působenými tabakovými výrobky, alkoholem a jinými návykovými látkami a o změně souvisejících zákonů. Protialkoholická a protitoxikomanická záchytná stanica je zdravotnícke zariadenie, ktoré zriaďuje územne samosprávny celok. Ak poskytovateľ zdravotných služieb zistí, že ošetrovaná osoba nie je ohrozená na živote zlyhaním základných životných funkcií, ale pod vplyvom alkoholu alebo inej návykovej látky nekontroluje svoje chovanie a tým bezprostredne ohrozuje seba, alebo iné osoby, verejný poriadok alebo majetok alebo je v stave vzbudzujúcom verejné pohoršenie, je táto osoba povinná sa podrobiť ošetreniu a pobytu v záchytnej stanici po dobu nevyhnutne nutnú k odozneniu intoxikácie. Za dopravu osôb do záchytnej stanice zodpovedá osoba, ktorá k vyšetreniu vyzvala (polícia, vojenská polícia, väzenská služba, zamestnávateľ, ošetrujúci lekár, obecná polícia). Dopravu na vyšetrenie a následný pobyt na záchytnej stanici hradí v prípade, že sa preukáže prítomnosť alkoholu alebo inej návykovej látky ošetrená osoba.11
Uvedený zákon platí od svojho zavedenia do dnešného dňa a jasne vysvetľuje a definuje okolnosti prijatia osôb do PZS ako aj oznámenia o ich prijatí. Zaujímavosťou však je, že zákon nestanovuje spodnú vekovú hranicu pre možnosť umiestnenia osôb v PZS a rovnako nerieši asistenciu zložiek policajného zboru pri agresívnych pacientoch.
Zakladateľom prvej československej záchytnej stanice na Protialkoholickom oddelení v Prahe u Apolináře bol vizionár odboru liečby návykových chorôb MUDr. Jaroslav Skála. Stanica slúžila ako špeciálne medicínske zariadenie pre krátkodobý pobyt pri akútnej intoxikácii, hlavne alkoholom a neskôr tiež inými návykovými látkami do vytriezvenia, či aspoň čiastočného vytriezvenia do druhého dňa. Škála reagoval založením PZS na stále pribúdajúce sociálne patologické javy, spôsobené škodlivým užívaním alkoholu v období po 2. svetovej vojne.12
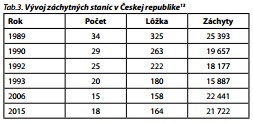
Systém PZS v Českej republike patrí medzi najlepšie fungujúce a etablované vo svete a zároveň poskytuje aj najviac informácií o nich. Prvé informácie o počte záchytných staníc sú z roku 1963. V rokoch 1963-1989 s rastúcim počtom zariadení v nich rástol tiež počet miest (z 222 na 325). Po roku 1989 postupne klesol počet záchytných staníc z pôvodných 34 na súčasných 18, spolu s nimi klesal aj počet miest. Prekvapujúce však je, že napriek tomuto poklesu neklesol pomerne aj počet záchytov (tab. 3).
Podľa pohlavia v priebehu celého sledovaného obdobia zásadným spôsobom prevažovali muži. V rokoch 2006 až 2015 tvorili približne 84 % všetkých záchytov. Podiel mladistvých klesol takmer z 9 % v roku 2006 do roku 2015 na necelé 2 %.
Pobyt v záchytných staniciach nie je platený z verejného zdravotného poistenia, ale osobami, ktoré boli do nich umiestnené. Zachytená osoba sa do PZS dostáva na podnet polície. O prijatí rozhoduje službukonajúci lekár. Štandardnou službou je klinické vyšetrenie, bezpečná detoxifikácia, pohotovostná služba pre prípad náhlej zmeny zdravotného stavu pacienta, ako aj možnosť dychovej skúšky prípadne odberu moču na alkohol. Najčastejším problémom PZS v Českej republike je insolventnosť klientov, neplatenie pohľadávok za poskytnuté služby. Pohľadávky bývajú vymáhané právnou cestou alebo pomocou externej firmy, ktorá sa špecializuje na vymáhanie dlhov, čo si vyžaduje ďalšie finančné náklady. Ďalším problémom hlavne v zimných mesiacoch je príjem neindikovaných ľudí, vďaka čomu suplujú PZS sociálne služby. Narastá aj počet pacientov, ktorí sú intoxikovaní inou návykovou látkou, čo si vyžaduje vyššie nároky na vybavenie a personál. Najčastejšie zaisťuje prevádzku tím zložený z lekára, zdravotnej sestry a ošetrovateľov, na niektorých PZS je lekár dostupný len na telefóne.12
Niektoré PZS majú stanovené aj podmienky prijatia ako aj tie, ktoré či už absolútne alebo relatívne vylučujú prijatie. Česko-slovenskými PZS sa inšpirovali aj mnohé krajiny v zahraničí.
Protialkoholické záchytné stanice v Rusku
Napriek nepochybnej významnosti a inšpiratívnosti česko-slovenských PZS, prvá ("vytrezvitel") vznikla podľa historikov v ruskom meste Tula v roku 1902, ktorá bola založená ruským lekárom Fjodorom Archangelskym. Mestské úrady mesta známeho výrobou zbraní a ťažkých strojov sa totiž obávali opitosti u robotníkov, ktorí by mohli v zime zmrznúť, čo by spôsobilo nedostatok pracovnej sily a následne pokles lokálnej ekonomiky. Následne začali vznikať ďalšie PZS po celkom Rusku. V minulosti bolo možné potrestať osobu, ktorá bola na verejnom priestranstve v stave narušujúcom ľudskú dôstojnosť 15 dňami verejnoprospešných prác. Podľa špeciálneho dekrétu z ministerstva vnútra, zo začiatku 90. rokov platia kritériá, podľa ktorých môže policajná hliadka zobrať opitých ľudí do PZS. Iný prístup je však k ľuďom zo štátnej správy ako k poslancom Štátnej Dumy, regionálnych parlamentov, vojakom, policajtom a príslušníkom bezpečnostných zborov, ktorí nesmú byť braní do PZS rovnako ako nositelia štátnych medailí a vyznamenaní, ktorí majú byť odvedení k ich rodinným príslušníkom. Opité tehotné ženy a postihnutí majú byť braní priamo do nemocnice. Každá osoba, ktorá sa dostane do PZS, je skontrolovaná lekárom, je o nej urobený policajný záznam a na druhý deň po vytriezvení musí zaplatiť poplatok za pobyt. Niektoré PZS v Rusku posielajú oznámenie zamestnávateľom, čo môže viesť k strate zamestnania. Po rozdelení Sovietskeho zväzu zostali PZS aj v niektorých bývalých sovietskych krajinách (napr. Litva, Estónsko).14
Protialkoholické záchytné stanice v Poľsku
V Poľsku existujú PZS od 50. rokov na ochranu opitých osôb a poskytnutie minimálnej zdravotnej starostlivosti. V 80. rokoch boli v pôsobnosti Ministerstva vnútra, územného rozvoja a životného prostredia. Neskôr bola zodpovednosť presunutá na Ministerstvo zdravotníctva a sociálnej starostlivosti a v deväťdesiatych rokoch na obce a samosprávy.15
Zákon o výchove v triezvosti a pôsobenia proti alkoholizmu, ktorý rieši aj starostlivosť o intoxikovaných ľudí, ich detoxifikáciu ako aj následnú starostlivosť stanovuje: Osoby, ktorých správanie v stave opitosti vedie k pohoršeniu na verejnom mieste alebo je ich konaním ohrozené zdravie alebo život ich alebo iných osôb, môžu byť odvedené do PZS. Pri lokálnej absencii PZS môžu byť umiestnené aj na policajné oddelenie, kde zostávajú až do vytriezvenia, maximálne však 24 hodín. Osoby mladšie ako 18 rokov sú umiestnené v oddelených miestnostiach od dospelých ľudí. Pobyt v PZS nie je hradený zdravotnou poisťovňou, ale zachytenou osobou, a to do 7 dní od umiestnenia.16
Viac ako polovica zadržaných je vo veku 30-39 rokov. Deti a mladiství tvorili približne 1 %. Najmladší mal len 12 rokov. Prevádzka PZS pracuje na 2 smeny - od 7:00 do 19:00 a od 19:00 do 7:00. Cez deň je v službe vždy jeden lekár a jedna sestra, v nočnej smene dvaja lekári a jedna až dve sestry. Celkovo na smene pracuje asi 11-12 ľudí vrátane psychológov a ošetrovateľov.17
Počet PZS v Poľsku stúpal od roku 1956 do roku 1999 až na 64. Do roku 2001 klesol na 53. Počet zadržaných sa pohyboval od 700 do 1400 na 100000 obyvateľov.15
V Poľsku vzniká podobný problém s neplatením pohľadávok ako v Českej republike, z čoho vyplývajú obciam a mestám nemalé finančné náklady, ktoré nie sú schopné zvládať bez dotácií.
Protialkoholické záchytné stanice vo Velkej Británii
Vo Velkej Británii sú PZS známe aj vo forme tzv. "drunk tanks", čiže klasických PZS vo forme objektov alebo ciel alebo mobilných zariadení pre intoxikovaných ľudí. Mobilné zariadenia sa používajú v najexponovanejšie dni v roku okolo Nového roka. Jedná sa o spoluprácu polície, ambulantných služieb, zdravotníckych organizácií a držiteľov licencie. Je spolufinancovaná Národným zdravotníckym systémom (NHS) a Národnou asociáciou licencovaného obchodu.18
Myšlienka týchto staníc je v odľahčení ambulantného personálu, polície ako aj nemocničných lôžok. Zaujímavým a konštruktívnym riešením týchto staníc je, že sú určené pre ľudí intoxikovaných alkoholom, ktorí rovnako ďalší deň platia za pobyt štátnej alebo súkromnej spoločnosti, ale hlavne to, že o agresívnych ľudí sa stará hlavne polícia a končia vo väzení, kde si svoj pobyt rovnako hradia, čo potvrdzujú aj skúsenosti s referenciami od pacientov hospitalizovaných v minulosti na Psychiatrickej klinike UNB a LF UK v Bratislave pre intoxikáciu alkoholom s poruchami správania. Po prebudení boli často prekvapení, že skončili hospitalizovaný na psychiatrickej klinike a nie vo väzení.
V literatúre sa používajú pre PZS rôzne anglické pojmy, ako sobering up station, sobering center, alcohol recovery center a podobne.
Protialkoholické záchytné stanice v Austrálii
V Austrálii má PZS pod patronátom polícia. Prijímajú ľudí, ktorí sú intoxikovaní alkoholom alebo drogami. Sú to zariadenia vybudované na redukciu násilia a antisociálneho správania vyvolaného alkoholom vyhľadávaním ľudí, ktorí ohrozujú seba alebo iných a ich umiestnením do bezpečného prostredia, kým nevytriezvejú.19
Prvé PZS sa začali budovať v osemdesiatych rokoch dvadsiateho storočia podobne ako v USA, čiastočne ako začiatok dekriminaľizácie opitosti. V rôznych častiach Austrálie sa vyvinuli odlišným smerom, a preto poskytujú rôzne služby a manažment, majú rôzne otváracie hodiny, klientelu a prijímacie kritériá. Niektoré z nich majú izby pre agresívne osoby, u niektorých je agresivita kontraindikáciou prijatia. Rozdiely vyplývajú z lokálnych potrieb.20
Služby PZS sú poskytované rôznymi sprostredkovateľmi vo verejnom aj dobrovoľnom sektore. Financovanie pochádza z viacerých zdrojov, zahŕňajúc štátny a regionálny zdravotnícky rozpočet a rôzne národné programy. Čo sa týka otváracích hodín a dní, tie sa pohybujú od otvorenia počas špeciálnych udalostí (oslava Nového roku alebo odchodu zo školy), prípadne niekoľkých nocí v priebehu týždňa so stanovením hodín, kedy sú osoby prijímané až po fungovanie nonstop 24 hodín denne, 7 dní v týždni.
V čase kedy PZS nie sú otvorené, musia byť osoby umiestnené v policajných celách.21
Protialkoholické záchytné stanice v Kanade a USA
Termín "drunk tunk" pôvodne pochádza zo Spojených štátov, kde sú PZS rozšírené po celej krajine. Národné údaje o nich však absentujú. Rovnako slúžia ako alternatíva k nemocniciam a väzeniu. Prvá PZS v USA vznikla v St. Louis a postupne sa rozšírili v osemdesiatych rokoch dvadsiateho storočia. Cieľom ich vzniku bolo znížiť ekonomické náklady na urgentné oddelenie a políciu. Podobne ako v Austrálii slúžia na pobyt ľudí intoxikovaných alkoholom alebo drogami na detoxifikáciu. Výbava zariadení je rôzna, väčšinou sa však jedná o "madrace na zemi alebo v stane", kde sa môžu ľudia intoxikovaní alkoholom vyspať. Údaje o poplatkoch väčšinou absentujú. Otváracia doba PZS je väčšinou 7 dní v týždni 24 hodín denne a klienti v nich môžu ostať až do vytriezvenia. Personál je školený v prvej pomoci a v rozpoznaní základných medicínskych problémov spojených so závislosťou od alkoholu a drog. Intoxikovaných ľudí dopravuje do PZS polícia, prípadne špeciálne platená prevozová spoločnosť. Zariadenia boli kritizované za nejasné prijímacie a prepúšťacie kritériá. Väčšina PZS je situovaných blízko zdravotníckych.21
Podľa prierezovej analýzy a prieskumu (Warren et al. 2016) je takmer 10 % všetkých návštevná urgentných príjmoch spojených s intoxikáciou alkoholom. 22
Protialkoholické záchytné stanice v iných krajinách
V Nemecku a Rakúsku má intoxikovaných pacientov pod patronátom polícia a ich riešenie je pod gesciou Ministerstva vnútra. V niektorých štátoch (napr. Švédsko) sú zase vyčlenené lôžka v protialkoholických zariadeniach.
V mnohých krajinách majú ambivalentný postoj prípadne odmietajú zavedenie PZS.23
CIEĽ PRÁCE
Cieľom práce bolo zistiť počet pacientov vyšetrených pre intoxikáciu alkoholom na ambulancii Psychiatrickej kliniky Univerzitnej nemocnice a Lekárskej fakulty Univerzity Komenského, v Bratislave, pracovisko Staré Mesto (ďalej PK UNB a LF), okolnosti, ktoré k vyšetreniu viedli, a ich ďalšie vyústenie.
MATERIÁL A METODIKA
Súbor tvorili všetci pacienti vyšetrení pre psychické poruchy súvisiace s intoxikáciou alkoholom na psychiatrickej ambulancii počas bežnej pracovnej doby a v ústavných pohotovostných službách počas 6 mesiacov (1. 1. až 30. 6. 2016). Údaje boli zisťované retrospektívne z medicínskeho informačného systému MEDEA a záznamovej knihy ambulantných vyšetrení a následne spracované základnými štatistickými metódami. Zaznamenávané boli počty a pomer vyšetrení (voči všetkým realizovaným vyšetreniam). Evidované boli vyšetrenia počas štandardnej pracovnej doby a v ústavnej pohotovostnej službe, nutnosť asistencie zdravotných záchranných zložiek a polície, ďalšie realizované vyšetrenia okrem psychiatrického, podaná medikácia, prítomnosť diagnózy závislosti od alkoholu, počet vyšetrení po 22. hodine a ďalšie vyústenie (len vyšetrenie, observácia, hospitalizácia).
VÝSLEDKY
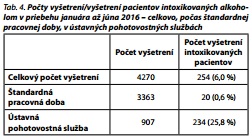
Z celkového počtu vyšetrení na ambulanciách psychiatrickej kliniky (n = 4270) bolo 3363 (79 %) realizovaných počas bežnej pracovnej doby a 907 (21 %) počas ústavnej pohotovostnej služby. Počas 6 mesiacov bolo vyšetrených 254 pacientov s primárnou diagnózou intoxikácie alkoholom (F10.0, F10.8). Vyšetrenia pacientov s akútnou intoxikáciou alkoholom tvorili 6 % všetkých vyšetrení, z toho menej ako 1 % z vyšetrení počas bežnej pracovnej doby, no až 25,8 % podiel z vyšetrení v ústavných pohotovostných službách (od 15:30 hod. do 7:00 hod. v pracovných dňoch a počas sobôt a nediel), viď tab. 4.
V sledovanom súbore výrazne prevažovali muži (n = 188), ktorí tvorili 74 % všetkých intoxikovaných pacientov s vekovým priemerom 41 rokov s širokým rozpätím 21 až 71 rokov, ženy tvorili približne štvrtinu intoxikovaných pacientov (n = 66) s rovnakým vekovým priemerom ako muži, čiže 41 rokov s rozpätím 19 až 75 rokov. Diagnóza závislosti od alkoholu sa vyskytovala u 65 % mužov (n = 123) a 60% žien (n = 40).
Zložky záchranného systému boli prítomné pri riešení viac ako 85 % (n = 215) pacientov. Podiel mužov a žien sa zásadne nelíšil (muži 158-84 %, ženy 57 - 86 %). Prítomnosť zložiek policajného zboru bol nevyhnutný u 21,7 % prípadov (n = 55) - z toho 29 % mužov (n = 39) a 18 % žien (n = 12).
Viac ako 40 % (n = 102) pacientov malo realizované aj iné ako psychiatrické vyšetrenie. Počet ďalších vyšetrení sa pohyboval od 1 až po 8. Najčastejšie sa jednalo o chirurgické vyšetrenie, a to až u 56 % (n = 57), nasledovalo interné vyšetrenie u 50 % (n = 51) a neurologické vyšetrenie u 27 % (n = 28) z ďalších vyšetrení všetkých intoxikovaných pacientov.
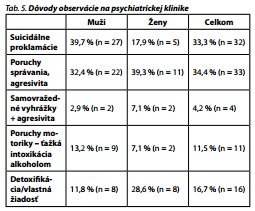
Takmer 38 % (n = 96) pacientov bolo observovaných do vytriezvenia na psychiatrickej klinike a hospitalizovaných len 18 % (n = 46). Z vyšetrených žien bolo observovaných 42 % (n = 28) a 23 % (n = 15) hospitalizovaných. Z vyšetrených mužov bolo 36 % (n = 68) observovaných a len 16,5 % (n = 31) hospitalizovaných. Dôvody observácie a hospitalizácie boli rovnaké, líšilo sa len ich percentuálne zastúpenie. Najčastejšími dôvodmi observácie u žien boli agresívne správanie a detoxifikácia, prípadne vlastná žiadosť, u mužov boli najčastejšie suicidálne proklamácie a agresivita (tab. 5).
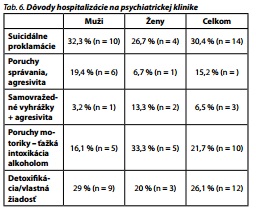
Najčastejšími dôvodmi hospitalizácie u žien boli ťažká intoxikácia alkoholom a suicidálne proklamácie, u mužov boli najčastejšie suicidálne proklamácie a detoxifikácia, prípadne vlastná žiadosť (tab. 6). Priemerná dĺžka hospitalizácie bola 8,5 dňa.
V rámci vyšetrení bolo potrebné podať medikáciu len približne u 5 % pacientov. Skoro 55 % pacientov (n = 139) zo sledovaného súboru bolo vyšetrovaných po 22. hodine večer.
DISKUSIA
Ľudia intoxikovaní alkoholom majú výrazné zastúpenie pri psychiatrických vyšetreniach a hospitalizáciách, ale hlavne pri vykonávaní ústavných pohotovostných služieb, keďže v nich tvoria viac ako štvrtinu všetkých vyšetrených pacientov. V sledovanom súbore výrazne (takmer trojnásobne) podľa očakávania prevažovali muži. Vekové rozmedzie pacientov je veľmi široké od mladého až po geriatrický vek. Častá pridružená diagnóza je závislosť od alkoholu. Alarmujúce je aj vysoké percento podielu asistencie záchranných zložiek ako aj nemalý počet výjazdov polície. Vysoký je aj počet ďalších vyšetrení okrem psychiatrického, ktoré sú často ťažko realizovateľné alebo nerealizovateľné, pre nespoluprácu, odmietanie a agresivitu pacientov. Pacienti intoxikovaní alkoholom boli vo viac ako polovici prípadov vyšetrovaný po 22. hodine, čo zásadným spôsobom zaťažuje zdravotný personál a pridáva ďalšie ekonomické náklady na aktívnu časť nočnej práce. Velká časť týchto pacientov býva observovaná na psychiatrickej klinike, čím sa nahrádzajú neexistujúce protialkoholické záchytné stanice. Najčastejšími dôvodmi observácie bývajú suicidálne proklamácie a agresivita alebo iné poruchy správania. Význam observácie spočíva v odsledovaní ľudí v chránenom prostredí na zabránenie ublíženia sebe alebo svojmu okoliu, keďže človek intoxikovaný alkoholom veľmi často jedná neuvážene, skratovo a impulzívne. Po odoznení príznakov intoxikácie a porúch správania sú observovaní pacienti prepustení z kliniky. Najčastejšími dôvodmi hospitalizácie sú suicidálne proklamácie a žiadosť o detoxifikáciu na zastavenie alkoholického ťahu u závislých pacientov. Napriek tomu hospitalizácie bývajú väčšinou veľmi krátke, nepostačujúce na kompletnú detoxifikáciu, prípadne prípravu a motiváciu k protialkoholickému liečeniu a pacienti odchádzajú často na vlastnú žiadosť predčasne. Časť pacientov s ťažkou intoxikáciou alkoholom je bohužiaľ observovaná alebo hospitalizovaná na psychiatrických oddeleniach/klinikách, napriek tomu, že títo nepatria do psychiatrického zariadenia, ale na jednotku intenzívnej starostlivosti vzhľadom na výrazné riziko ďalších komplikácií nezvládnuteľných v podmienkach psychiatrie (útlm/zástava dýchania, ašpirácia, kvantitatívne poruchy vedomia, poruchy vedenia srdcového rytmu…).
ZÁVER
Ľudia intoxikovaní alkoholom sú celospoločenským problémom. Práca s týmto typom ľudí obnáša početné problémy vrátane sťaženej možnosti realizácie vyšetrení a práce lekárov a zdravotníckeho personálu. Netreba zabúdať ani na vysoký podiel agresivity a často nedostatočnú technickú a personálnu vybavenosť zdravotníckych zariadení, ale aj na právnu ochranu lekárov a zdravotníckeho personálu.
Závažný je aj nepriaznivý vplyv intoxikovaných pacientov na iných pacientov hospitalizovaných v psychiatrickom, prípadne inom zariadení (poruchy správania - vykrikovanie, agresivita, rušenie spánku) ako aj spoluzdieľanie pacientov centrálneho príjmu alebo ambulancie s pacientom intoxikovaným alkoholom, či už z hľadiska estetického, hygienického alebo morálneho.
Presné vyčíslenie nákladov je náročné vzhľadom na priame aj nepriame, zdravotnícke aj nezdravotnícke náklady, ktoré ale odoberajú zo systému zdravotného poistenia veľa financií. Tieto by mohli byť použité na oveľa dôležitejšie účely. Problémom naďalej zostáva aj právna a finančná zodpovednosť pacientov intoxikovaných alkoholom. Observácie a hospitalizácie do 24 hodín nebývajú pokryté zo zdrojov zdravotného poistenia, a aj keď existuje možnosť nahlásenia takéhoto pacienta poisťovni, vymáhanie peňazí od pacienta poisťovňou za všetky výkony zostáva často len vo sfére teoretickej roviny. Navyše týmto spôsobom psychiatrické zariadenia suplujú chýbajúce PZS.
Výraznou pomocou v pri riešení problematiky pacientov s akútnou intoxikáciou alkoholom by bolo ich znovuzriadenie. Hlavnou náplňou by mala byť represívna činnosť u ľudí intoxikovaných alkoholom, ktorí narušujú verejný poriadok alebo vzbudzujú verejné pohoršenie, preto by nemalo byť súčasťou rezortu zdravotníctva.
V zahraničí existuje rôzny prístup k zakladaniu, vedeniu ako aj financovaniu PZS. Informácie o slovenských PZS sú často z deväťdesiatych rokov a skoršieho obdobia a informácie o zahraničných PZS sú ťažko dohľadateľné alebo absentujú. Najprepracovanejšie a najlepšie fungujúce sú PZS sú v Českej republike, kde od svojho zavedenia tvoria štandardnú súčasť systému a napriek svojim problémom poskytujú odľahčenie zdravotného systému.
Na Slovensku sa problém dlhodobo prehadzuje medzi jednotlivými ministerstvami (zdravotníctva, vnútra, spravodlivosti) a obcami. Na efektívne fungovanie PZS je nevyhnutná medzirezortná spolupráca ako aj dostatočné personálne a technické vybavenie a jasne definovaná možnosť vymáhania pohľadávok od zachytených osôb. Jedným z riešení by mohol byť prechod kompetencií a prevádzkovania PZS na súkromných poskytovateľov, ktorí by si za pomoci štátu mohli efektívnym spôsobom vymáhať finančné náklady od ľudí, ktorí využili služby PZS. V prípade, že by nemali dostatok financií, existujú iné užitočné formy trestnoprávneho postihu, ktoré sú bežné v Spojených štátoch amerických a Rusku, a to verejnoprospešné práce, čím by mohli časť finančných prostriedkov navrátiť spoločnosti. Vzhľadom na výber vysokej spotrebnej dane na alkohol by mal štát znášať aj finančné následky pitia alkoholu, a preto by MZSR ako aj Ministerstvo vnútra malo prispievať personálne ako aj finančne na zriaďovanie a chod PZS. V odbornej verejnosti neexistuje jednotný názor na to, či je osoba intoxikovaná alkoholom pacient, alebo jednoducho "opitý človek". V každom prípade človek, ktorý sa vedome intoxikuje alkoholom, by mal znášať následky svojho konania a následných zdravotných úkonov a neprenášať ich na celú spoločnosť. Psychiatria ako vedný odbor nemôže suplovať PZS v ich represívnej činnosti ani preberať zodpovednosť za dlhodobé neriešenie uvedenej problematiky.
LITERATÚRA
- 1. Janík P. Komplikovaná a patologická ebrieta. Ako ich rozoznať? Psychiatr Prax 2008; 9 (6): 292-294.
- 2. Zákon č. 577/2004 Z.z. o rozsahu zdravotnej starostlivosti uhrádzanej na základe zdravotného poistenia a o úhradách za služby súvisiace s poskytovaním zdravotnej starostlivosti (dostupné na internete: https://www.slov-lex.sk/static/pdf/2004/577/ZZ_2004_577_20170101.pdf).
- 3. Zákon č. 363/2011 Z. z. o rozsahu a podmienkach úhrady liekov v znení neskorších predpisov (dostupné na internete: https://www.slov-lex.sk/static/pdf/2011/363/ZZ_2011_363_20151101.pdf).
- 4. Zákon 578/2004 Z.z. o poskytovateľoch zdravotnej starostlivosti, zdravotníckych pracovníkoch, stavovských organizáciách v zdravotníctve a o zmene a doplnení niektorých zákonov (dostupné na internete: https://www.slov-lex.sk/static/pdf/2004/578/ZZ_2004_578_20170501.pdf).
- 5. Zákon č. 580/2004 Z. z. o zdravotnom poistení (dostupný na internete: https://www.slov-lex.sk/static/pdf/2004/580/ZZ_2004_580_20161101.pdf).
- 6. Zábranský T, Beláčková V, Štefunková M, Vopravil J, Langrová M. Společenské náklady užívaní alkoholu, tabaku a nelegálních drog v ČR 2007. Praha: Centrum adiktologie PK 1. LF UK v Praze 2011: 82.
- 7. Zákon č. 316/2016 Z. z. o poskytovateľoch zdravotnej starostlivosti, zdravotníckych pracovníkoch, stavovských organizáciách a doplnení niektorých predpisov (dostupné na internete: https://www.slov-lex.sk/static/pdf/2016/316/ZZ_2016_316_20170101.pdf).
- 8. Novotný V, Janík P. Supluje psychiatria záchytky? Alkohol Drog Záv 2010; 45 (1): 107-112.
- 9. Predkladacia správa: Uznesenie vlády Slovenskej republiky č. 979 z 10. októbra 2001 k návrhu odpovede vlády Slovenskej republiky na správu Európskeho výboru na zabránenie mučenia a neľudského či ponižujúceho zaobchádzania alebo trestania (CPT). 2001 (dostupné na internete www.rokovanie.sk/File.aspx/Index/Mater-Dokum-18283).
- 10. Zákon č. 219/1996 Z. z. o ochrane pred zneužívaním alkoholických nápojov a o zriaďovaní a prevádzke protialkoholických záchytných izieb (dostupný na internete: https://www.slov-lex.sk/static/pdf/1996/219/ZZ_1996_219_20130419.pdf).
- 11. Zákon č. 379/2005 Sb., o opatřeních k ochraně pred škodami působenými tabákovými výrobky, alkoholem a jinými návykovými látkami a o změně souvisejících zákonů (dostupný na internete: https://portal.gov.cz/app/zakony/zakon.jsp?page=O&nr=379-2F2005&rpp=15#seznam).
- 12. Burešová Z, Mravčík V, Popov P, Miovský M. Inštitucionálni analýza současného stavu záchytných stanic v České republice. Čes a slov Psychiat 2013; 109 (3): 115-121.
- 13. ÚZIS ČR, Aktuálni informace 2016; 10: 1-4 (dostupné na internete: http://www.uzis.cz/node/7578).
- 14. Wortis J. Alcoholism in the Soviet Union: Public Health and Social Aspects. American Journal of Public Health and the Nations Health 1963; 53 (10) : 1644-1655.
- 15. Zulewska-Sak J. Funkcjonowanie izb wytrzezwien w Polsce. Alkoholizm i Narkomania 2005; 18 (1-2): 89-103.
- 16. Ustawa z dnia 26 paždziernika 1982r. o wychowaniu w trzežwosci i przeciwdzialaniu alkoholizmowi. Dziennik Ustaw 1982; 35: 230.
- 17. Informacja o stanie ochrony praw osób umieszczanych w izbach wytrzežwieň. Biuro Rzecznika Praw Obywatelskich: Warszawa 1995; RPO/179236/95/VII: 13-64.
- 18. BBC News. 2014. Bristol (dostupné na internete http://www.bbc.com/news/uk-england-bristol-30528266).
- 19. NSW Police force fact sheet: Sobering up centers. 2000. Sydney (dostupné na internete http://www.police.nsw.gov.au/_data/assets/pdf_file/0009/254295/Sobering_Up_Centres_Fact_Sheet.pdf).
- 20. Brady M, Nicholls R, Henderson G, Byrne J. The role of a rural sobering up centre in managing alcohol-related harm to Aboriginal people in South Australia. Drug Alcohol Rev 2006; 25 (3): 201-206.
- 21. Macdonald R. Care approaches to drunk and incapable people. Designated places, drunk tanks and sobering facilities across the world. A literature review. Prepared for the Scottish Association of Alcohol Action Teams (dostupné na internete http://www.gov.scot/Resource/Doc/289894/0088833.pdf).
- 22. Warren O, Smith-Bernardine S, Jamieson K, Zaller N, Liferidge A. Identification and Practice Patterns of Sobering Centers in the United States. J Hea Psychiatrická klinika UNB a LFUK lth Care Poor Underserved 2016; 27 (4): 1843-1857 (DOI 10.1353/hpu.2016.0166 PMID: 27818442).
- 23. Adamica Z. Prvé kroky na využitie protialkoholickej záchytnej stanice ako detoxifikačného centra a pre prvú psychiatrickú pomoc v našich podmienkach 1990; 25 (4): 253-256.





